 Aida Blanchett
Aida Blanchett
Elena Tione Presidente VULVODINIA.INFO ONLUS
 Qualifica professionale :
Qualifica professionale :
Mind-Body Health Coach per donne con dolore pelvico
Esci dal dolore ed Entra nella Tua Vita (c)!
Scopri come dire addio al tuo dolore pelvico
www.aidablanchett.com/mindbodynews
Instagram
www.instagram.com/elenationehealthylifecoach
Messaggi : 16107
Iscritto il : 17.10.10
Anno di nascita : 1977
Provincia di residenza : Roma
Comune : Roma Storia personale : • LA MIA STORIA e la fondazione di VULVODINIA.INFO e VULVODINIA.INFO ONLUS
Storia personale : • LA MIA STORIA e la fondazione di VULVODINIA.INFO e VULVODINIA.INFO ONLUS

Anche quest'anno non dimenticarti delle oltre 4 milioni di italiane che soffrono di vulvodinia!
Il tuo 5 per Mille per 1 donna su 7 Codice Fiscale 97 82 56 90 585
• Non sono un medico.
Tutti i consigli vanno seguiti sotto la propria respons-abilità e valutati col proprio medico curante, al quale nessuno senza gli stessi titoli e autorizzazioni può legalmente ed eticamente sostituirsi.
.
VULVODINIA.INFO ONLUS non è e non può essere ritenuto in alcun modo responsabile dei contenuti dei messaggi presenti nel Forum, scritti e inviati autonomamente dagli Utenti sotto loro piena e totale respons-abilità.
.
VULVODINIA.INFO ONLUS si riserva la facoltà, a suo insindacabile giudizio, di eliminare/modificare dal Forum i post aventi contenuto illegittimo, illegale o comunque lesivo di altrui diritti e dei contenuti ritenuti non in linea con il Regolamento completo e aggiornato della comunità.
.
I gestori di VULVODINIA.INFO ONLUS non si assumono in alcun modo alcuna respons-abilità per eventuali danni derivati a persone e cose tramite i messaggi inseriti nel Forum.
 Herpes #1 e #2 ❖ Vulvodinia.info
Herpes #1 e #2 ❖ Vulvodinia.info
Mar 26 Ott 2010, 18:35
Esistono due differenti tipi virali: Tipo I, responsabile dell’Herpes labialis, Tipo 2, responsabile dell’Herpes genitalis.
L'Herpesvirus tipo 1 in genere presenta localizzazioni labiali ed orofaringee, mentre il tipo 2 coinvolge la regione genitale. Comunque i due tipi di virus possono essere trovati in tutte le sedi in relazione al tipo di contatto.
L'acyclovir e la vidarabina sono entrambi farmaci attivi nel trattamento dell'infezione da HSV.
Essenziale per migliorare la prognosi è la precocità nell'inizio della terapia.
[http://www.laboratoriogenoma.it/prestazioni_sottocategoria.asp?IdCat=24&IdSubCat=56]
Herpes
Il virus responsabile dell’herpes labialis, E' un parassita perfetto. Per lo piu' vive bene con chi lo ospita, senza provocargli grossi guai. Colpisce, ripresentandosi anche diverse volte durante l’anno, almeno dieci milioni di italiani. Ma nella maggior parte dei casi, E' presente sempre nell’organismo dell’ospite, in particolare nei gangli nervosi, dove sta rintanato spesso senza dare alcun fastidio. Pronto pero' a scatenarsi, cogliendo gli stati di "debolezza" psicofisica del suo ignaro padrone di casa e a dare il via alle tipiche lesioni. Ne ha parlato al Circolo della Stampa di Milano il professor Ruggero Caputo, direttore della 1° Clinica Dermatologica dell’Universita' di Milano, delineando un preciso identikit.
della dott.ssa Clara De Bonis
[http://www.lapelle.it/pediatria/herpes.htm]
L'herpes genitale può esordire con una vulvovaginite erpetica primaria, caratterizzata da erosioni vulvari dolenti simili ad afte, prurito intimo, bruciore, infiammazione ed edema (=tumefazione, gonfiore) vulvare, dispareunia(v.), ingrossamento dei linfonodi e talvolta febbre. Le recidive di herpes genitale non si accompagnano di solito a sintomi generali, ma solo locali (erosioni dolenti).
Le infezioni erpetiche anogenitali rientrano tra le possibili cause di vulvodiniae anodinia. L'herpes genitale può interessare oltre le mucose anche la cute dell'area genitale, inguinale, pubica e perianale.
[dott. Del Sorbo, medico dermatologo]
L'Herpesvirus tipo 1 in genere presenta localizzazioni labiali ed orofaringee, mentre il tipo 2 coinvolge la regione genitale. Comunque i due tipi di virus possono essere trovati in tutte le sedi in relazione al tipo di contatto.
L'acyclovir e la vidarabina sono entrambi farmaci attivi nel trattamento dell'infezione da HSV.
Essenziale per migliorare la prognosi è la precocità nell'inizio della terapia.
[http://www.laboratoriogenoma.it/prestazioni_sottocategoria.asp?IdCat=24&IdSubCat=56]
Herpes
Il virus responsabile dell’herpes labialis, E' un parassita perfetto. Per lo piu' vive bene con chi lo ospita, senza provocargli grossi guai. Colpisce, ripresentandosi anche diverse volte durante l’anno, almeno dieci milioni di italiani. Ma nella maggior parte dei casi, E' presente sempre nell’organismo dell’ospite, in particolare nei gangli nervosi, dove sta rintanato spesso senza dare alcun fastidio. Pronto pero' a scatenarsi, cogliendo gli stati di "debolezza" psicofisica del suo ignaro padrone di casa e a dare il via alle tipiche lesioni. Ne ha parlato al Circolo della Stampa di Milano il professor Ruggero Caputo, direttore della 1° Clinica Dermatologica dell’Universita' di Milano, delineando un preciso identikit.
della dott.ssa Clara De Bonis
[http://www.lapelle.it/pediatria/herpes.htm]
L'herpes genitale può esordire con una vulvovaginite erpetica primaria, caratterizzata da erosioni vulvari dolenti simili ad afte, prurito intimo, bruciore, infiammazione ed edema (=tumefazione, gonfiore) vulvare, dispareunia(v.), ingrossamento dei linfonodi e talvolta febbre. Le recidive di herpes genitale non si accompagnano di solito a sintomi generali, ma solo locali (erosioni dolenti).
Le infezioni erpetiche anogenitali rientrano tra le possibili cause di vulvodiniae anodinia. L'herpes genitale può interessare oltre le mucose anche la cute dell'area genitale, inguinale, pubica e perianale.
[dott. Del Sorbo, medico dermatologo]
 Aida Blanchett
Aida Blanchett
Elena Tione Presidente VULVODINIA.INFO ONLUS
 Qualifica professionale :
Qualifica professionale :
Mind-Body Health Coach per donne con dolore pelvico
Esci dal dolore ed Entra nella Tua Vita (c)!
Scopri come dire addio al tuo dolore pelvico
www.aidablanchett.com/mindbodynews
Instagram
www.instagram.com/elenationehealthylifecoach
Messaggi : 16107
Iscritto il : 17.10.10
Anno di nascita : 1977
Provincia di residenza : Roma
Comune : Roma Storia personale : • LA MIA STORIA e la fondazione di VULVODINIA.INFO e VULVODINIA.INFO ONLUS
Storia personale : • LA MIA STORIA e la fondazione di VULVODINIA.INFO e VULVODINIA.INFO ONLUS

Anche quest'anno non dimenticarti delle oltre 4 milioni di italiane che soffrono di vulvodinia!
Il tuo 5 per Mille per 1 donna su 7 Codice Fiscale 97 82 56 90 585
• Non sono un medico.
Tutti i consigli vanno seguiti sotto la propria respons-abilità e valutati col proprio medico curante, al quale nessuno senza gli stessi titoli e autorizzazioni può legalmente ed eticamente sostituirsi.
.
VULVODINIA.INFO ONLUS non è e non può essere ritenuto in alcun modo responsabile dei contenuti dei messaggi presenti nel Forum, scritti e inviati autonomamente dagli Utenti sotto loro piena e totale respons-abilità.
.
VULVODINIA.INFO ONLUS si riserva la facoltà, a suo insindacabile giudizio, di eliminare/modificare dal Forum i post aventi contenuto illegittimo, illegale o comunque lesivo di altrui diritti e dei contenuti ritenuti non in linea con il Regolamento completo e aggiornato della comunità.
.
I gestori di VULVODINIA.INFO ONLUS non si assumono in alcun modo alcuna respons-abilità per eventuali danni derivati a persone e cose tramite i messaggi inseriti nel Forum.
 l'herpes labialis può contagiare i genitali?
l'herpes labialis può contagiare i genitali?
Gio 24 Mar 2011, 15:23
Sì, in qsto caso specifico si parla di Herpes genitalis di tipo I, quindi prestate attenzione a cunnilingus e fellatio se avete un herpes labialis;
check: http://www.medicitalia.it/consulti/Dermatologia-e-venereologia/78318/Herpes-labiale-contagio-genitali
check: http://www.medicitalia.it/consulti/Dermatologia-e-venereologia/78318/Herpes-labiale-contagio-genitali
 Aida Blanchett
Aida Blanchett
Elena Tione Presidente VULVODINIA.INFO ONLUS
 Qualifica professionale :
Qualifica professionale :
Mind-Body Health Coach per donne con dolore pelvico
Esci dal dolore ed Entra nella Tua Vita (c)!
Scopri come dire addio al tuo dolore pelvico
www.aidablanchett.com/mindbodynews
Instagram
www.instagram.com/elenationehealthylifecoach
Messaggi : 16107
Iscritto il : 17.10.10
Anno di nascita : 1977
Provincia di residenza : Roma
Comune : Roma Storia personale : • LA MIA STORIA e la fondazione di VULVODINIA.INFO e VULVODINIA.INFO ONLUS
Storia personale : • LA MIA STORIA e la fondazione di VULVODINIA.INFO e VULVODINIA.INFO ONLUS

Anche quest'anno non dimenticarti delle oltre 4 milioni di italiane che soffrono di vulvodinia!
Il tuo 5 per Mille per 1 donna su 7 Codice Fiscale 97 82 56 90 585
• Non sono un medico.
Tutti i consigli vanno seguiti sotto la propria respons-abilità e valutati col proprio medico curante, al quale nessuno senza gli stessi titoli e autorizzazioni può legalmente ed eticamente sostituirsi.
.
VULVODINIA.INFO ONLUS non è e non può essere ritenuto in alcun modo responsabile dei contenuti dei messaggi presenti nel Forum, scritti e inviati autonomamente dagli Utenti sotto loro piena e totale respons-abilità.
.
VULVODINIA.INFO ONLUS si riserva la facoltà, a suo insindacabile giudizio, di eliminare/modificare dal Forum i post aventi contenuto illegittimo, illegale o comunque lesivo di altrui diritti e dei contenuti ritenuti non in linea con il Regolamento completo e aggiornato della comunità.
.
I gestori di VULVODINIA.INFO ONLUS non si assumono in alcun modo alcuna respons-abilità per eventuali danni derivati a persone e cose tramite i messaggi inseriti nel Forum.
 Re: Herpes #1 e #2 ❖ Vulvodinia.info
Re: Herpes #1 e #2 ❖ Vulvodinia.info
Ven 28 Ott 2011, 22:08
Il principale responsabile di malattie sessualmente trasmissibili a carattere ulcerativo e’ dotato di un meccanismo patogeno caratteristico, causa d’infezioni primarie e recidivanti. Il virus permane in modo cronico nell’ospite infettato e puo’ essere diffuso anche da soggetti asintomatici. Specie se donne
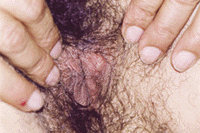
Lesioni erpetiche:vescicole a contenuto sieroso su una cute erimato-edematosa
La diffusione di metodiche diagnostiche piu’ sensibili, ha dimostrato che, anche nelle nazioni in via di sviluppo, l’Herpes Simplex Virus (HSV), specie di tipo 2, rappresenta la causa quasi prevalente di ulcere genitali (circa l’80% dei casi). La maggior parte delle infezioni viene contratta tra i 15 e i 40 anni di eta’. Negli ultimianni, gli studi sierologici hanno evidenziato una sensibile crescita della loro diffusione, con una generale discrepanza tra la prevalenza della positivita’
anticorpale e l’incidenza di infezioni cliniche, attuali o riportate in anamnesi. Questo avviene perche’ molte infezioni sono asintomatiche o sotto-diagnosticate: fino al 60% dei casi puo’ non essere riconosciuto.
Diversi fattori entrano in causa nel determinare questo fenomeno:
• le infezioni lievi, specialmente da HSV-1, possono manifestarsi con sintomi attenuati;
• i sintomi sono ancora piu’ scarsi nei soggetti infettati in precedenza dall’HSV-1, in sede orale;
• la localizzazione puo’ a volte essere “nascosta”, come a esempio nella sede peri-anale;

Lesioni erpetiche:vescicole a contenuto sieroso su una cute erimato-edematosa
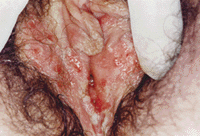
Lesioni erpetiche:vescicole a contenuto sieroso su una cute erimato-edematosa
• possono osservarsi quadri clinici atipici, come fissurazioni, eritemi localizzati o nevralgia lombare non associata a lesioni.
La storia naturale dell’infezione e’ piuttosto caratteristica. Si contrae attraverso il contatto con mucose orali o genitali infettate e puo’ essere trasmessa anche
in assenza di sintomi (virus shedding).
I virus erpetici, a DNA, posseggono la capacita’ di sopravvivere nell’organismo ospite in due forme:
una attiva, replicativa, nella quale si ha la produzione di nuovi virioni, e una latente, nella quale vengono prodotte solo poche proteine virali e il virus e’
metabolicamente inattivo. L’agente virale, dopo aver dato origine all’infezione primaria, a livello delle mucose orali o genitali, penetra all’interno delle terminazioni nervose sensitive. Da qui viene trasportato, fino all’assone, con andamento retrogrado, e alle cellule dei corrispondenti gangli. Dopo un breve periodo in forma attiva, il virus acquisisce la forma latente e, quindi, non risulta piu’ sensibile all’azione dei farmaci che agiscono sulla sua replicazione. Durante questa fase, l’espressione genica del
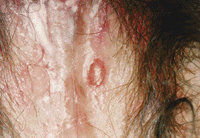
Lesioni erpetiche:vescicole a contenuto sieroso su una cute erimato-edematosa
DNA virale e’ bloccata. La sola espressione rilevata nei neuroni sensitivi e’ rappresentata da acidi ribonucleici (RNAs), correlati al virus, denominati
latency-associated transcripts (LATs). Il ruolo di questi trascritti sta proprio nell’effetto di blocco della espressione di geni virali essenziali alla sua
replicazione. In seguito a riattivazione, dalla cellula nervosa, il virus puo’ ripercorrere il medesimo assone, in senso anterogrado, e raggiungere di nuovo le
regioni periferiche, dove da’ origine alle manifestazioni tipiche della infezione secondaria. Se il virus colpisce pazienti con sistema immunitario
compromesso puo’ dar luogo alle forme di herpes cronico e di herpes generalizzato. Un episodio di infezione secondaria (ricorrenza) si verifica praticamente in tutti i soggetti di sesso maschile e nell’85% di quelli di sesso femminile nel corso del primo anno dall’infezione. La media di ricorrenza si colloca tra 5 e 6 episodi per anno.
Infezione primaria
L’infezione genitale primaria si manifesta con una vulvite acuta: caratterizzata da una vera e propria esplosione di vescicole, piu’ o meno riunite a gruppi, accompagnata da edema infiammatorio diffuso, sia delle piccole che delle grandi labbra. Le vescicole si rompono appena formate, lasciando numerose erosioni che si approfondano, diventando piccole ulcere piatte a fondo giallastro di aspetto aftoide, talvolta confluenti. Se le lesioni cutanee si estendono al margine anale (proctite erpetica), alla mucosa vaginale (vaginite erpetica) e al collo dell’utero (cervicite erpetica). Il quadro clinico e’ spesso aggravato da superinfezioni batteriche e micotiche: le ulcere si ricoprono di essudato sieroso, mucoso o addirittura purulento. Analogamente, nel maschio, si presentano vescicole confluenti con tendenza a necrotizzare, che rapidamente si trasformano in ulcerazioni, spesso di natura aftoide. Sovente sono presenti anche uretriti e linfoadenopatie satelliti.
Il dolore che accompagna le manifestazioni cutanee e’ intenso. Spesso le lesioni determinano un forte bruciore, aggravato dalla minzione e si assiste a ritenzione urinaria volontaria o riflessa. Se le ulcere coinvolgono la regione anale, e’ difficile anche la defecazione. A questi dolori perineali, si aggiungono talvolta vere e proprie nevralgie (sciatalgia, cruralgia).
La febbre di norma non e’ molto elevata. Tuttavia, in rari casi, si assiste a episodi acuti febbrili, con temperature molto elevate e reazione meningea, accompagnata da cefalea intensa. Le adenopatie inguinali sono di solito bilaterali e dolorose.
Diagnosi
La diagnosi di infezione erpetica primaria e’ di solito facile, poiche’ nessuna affezione vulvare presenta questo stesso quadro clinico acuto, salvo l’Herpes Zoster, facilmente distinguibile per la monolateralita’ delle lesioni e per lo sviluppo metamerico
Prognosi
La guarigione delle lesioni e del quadro clinico avviene in media nel giro di 1-3 settimane, a seconda dell’intensita’dell’infezione erpetica, dello stato generale della paziente e dell’intensita’ delle soprainfezioni. Se ben trattato, l’Herpes guarisce piu’ rapidamente. La fase di latenza e’ variabile. I pazienti, infatti, sviluppano una infezione secondaria ricorrente o recidivante dopo settimane o mesi dall’infezione primaria. La frequenza delle recidive e’ minore nelle forme da HSV-1.
Infezione secondaria o ricorrente o recidivante
L’infezione secondaria e’ caratterizzata da una vulvite erosiva piu’ localizzata e focale, manifestandosi in genere in seguito a stress, affaticamento, esposizione solare o durante il ciclo mestruale. Particolarmente colpiti sono i pazienti immunodepressi. Le manifestazioni cutanee sono precedute alcune ore prima di essere visibili da una sensazione di prurito e di bruciore nella sede dell’eruzione. Solo raramente le eruzioni sono precedute (1-3 giorni prima) da cefalea, malessere generale, dolori nevralgici delle cosce, all’ano e al perineo. I suddetti sintomi si presentano sempre allo stesso modo nella stessa
paziente. Le lesioni sono caratterizzate da piccole vescicole a grappolo su una zona eritematosa o edematosa, che lasciano il posto a erosioni dai contorni policiclici o ad ulcerazioni di aspetto aftoide. Raramente nelle aree convesse l'herpes appare rappresentato da una crosta a contorni policiclici che riproduce
fedelmente il disegno originale della lesione cutanea. Al suo interno le vescicole conservano ancora la loro individualita’ con aspetto squamo-crostoso. Anche in questi casi e’ presente dolore, anche se meno intenso, e la linfoadenopatia, spesso monolaterale, non e’ sempre dolente. La durata dell’eruzione e’ variabile, in media una settimana, ma sempre piu’ breve della forma primaria.
Forme cliniche dell’infezione secondaria
• Forma aftoide relativamente frequente. Si manifesta con ulcere di forma ovalare a fondo giallastro e bordi eritematosi. In questi casi e’ fondamentale la diagnosi di laboratorio per differenziare tale affezione dalla malattia di Beçhet (comunque molto rara).
• Forma ulcerosa, rara e caratterizzata da ulcere profonde spesso infette. Le indagini di laboratorio sono fondamentali per differenziare questo tipo di lesione dalle aftosi, dalla sifilide e dall’ulcera venerea molle.
• Forma fissurata: si tratta di fissurazioni piu’ o meno raggruppate, spesso dolenti, difficilmente distinguibili da una psoriasi o da un Lichen fissurato
• Forma edematosa: nella forma edematosa propriamente detta, senza presenza di vescicole, la diagnosi e’ assai difficile, per cui e’ buona regola ricorrere agli esami di laboratorio
Herpes cronico
Negli organismi immunodepressi (HIV, trapianti, pazienti in terapia con antiblastici o cortisonici), l’Herpes puo’ dare origine a forme particolari, molto gravi. Le manifestazioni cutanee sono identiche da un punto di vista qualitativo alle forme erpetiche classiche.
Tuttavia, sono assai estese, in forma di larghe placche vescicolo-ulcero-crostose, coinvolgenti il perineo e i glutei. Queste forme,spesso invalidanti, possono precedere una malattia erpetica generalizzata.
Herpes generalizzato
Tale forma e’ clinicamente identica alla varicella e all’Herpes Zoster ed e’ caratterizzata da piccole vescicole disseminate su tutta la cute. Rappresenta una forma molto grave che necessita di intensa terapia antivirale. Sono degne di nota le inter-relazioni esistenti tra infezione da HIV e Herpes Virus. L’infezione genitale erpetica e’ stata implicata come co-fattore nel contagio, trasmissione e progressione della patologia HIV-correlata. Le forme sintomatiche rendono il soggetto piu’ suscettibile al contagio da parte dell’HIV, mentre, nei soggetti HIV-positivi, la frequenza delle recidive e’ molto piu’ alta e la presenza di lesioni
ulcerative da HSV li rende piu’ contagianti.
Contagio
L’Herpes genitale e’
contagioso in tutte le sue localizzazioni cutaneo-mucose. La possibilita’ di contagio e’ minore nei casi di recidive, poiche’ i virus sono poco numerosi
e rimangono presenti per poco tempo nelle lesioni. E’ di fondamentale importanza ricordare che la diffusione del virus puo’ avvenire anche in
assenza di segni o sintomi di infezione, condizione che favorisce il contagio.
Tale fenomeno e’ piu’ frequente nei soggetti di sesso femminile, avviene piu’ spesso nei periodi immediatamente precedenti o successivi alla recidiva
clinica, e riguarda essenzialmente le forme da HSV-2. Puo’ essere dovuto a riattivazione in sedi mucose poco accessibili, quali la portio o l’area perianale, o puo’ derivare da lesioni piccole, asintomatiche, non riconosciute (piccole fissurazioni).
Diagnosi di laboratorio
• Esami colturali: poiche’gli HSV sono molto sensibili al calore, al pH e alla essiccazione, occorrono prelievi assai precoci sulle lesioni; terreni di coltura specifici, trasporti rapidi dei prelievi al laboratorio e sistemi di conservazione sicuri (conservazione in ghiaccio secco a temperatura -70∞C). Le colture sono
positive nel 94% dei casi sulle vescicole, nell’85% dei casi sulle pustole, nel 70% dei casi sulle ulcere e solo nel 27% dei casi sulle croste. Nelle riattivazioni della malattia, otteniamo solamente il 50% dei risultati positivi e cio’ sia per la relativa insensibilita’ della metodica, che per la storia naturale della malattia.
• Citodiagnosi: l’effetto citopatogeno del virus si evidenzia da 1 a 4 giorni dalla comparsa delle lesioni. La citodiagnosi si effettua mediante uno striscio eseguito sul fondo di una vescicola o di una erosione, su un vetrino colorato con il metodo May-Grunwald-Giemsa, che permette di evidenziare le cellule specifiche: cellule giganti multinucleate o con nucleo rigonfio (cellule di Unna). L’effetto citopatogeno e’ reso ancora piu’ evidente da piu’ moderne tecniche di
immunoistochimica che, tramite anticorpi monoclonali, permettono altresi’ la tipizzazione virale. In alcune “colture negative” e’ possibile evidenziare
il virus solo tramite la PCR, che smaschera gli acidi nucleici virali. E’ possibile dimostrare anticorpi specifici nelle secrezioni vaginali, tramite la tecnica Western Blot, valutando le IgG e le IgA verso proteine VP5, che compaiono dopo circa 15 giorni dall’infezione. Si potrebbero evidenziare ancora piu’ precocemente le IgM (che compaiono dopo circa 6 giorni), ma queste scompaiono molto precocemente dalle secrezioni. La comune diagnosi sierologica
ha scarsa rilevanza clinica, sia ricercando gli anticorpi totali, che le IgM specifiche, in quanto non permette la valutazione della forma di infezione
(primaria, reinfezione, persistente, ecc.). I test sierologici tipo-specifici possono essere utili nel management della paziente. Hanno inoltre scarso valore
diagnostico la marcatura con la fluoresceina e la colorazione con la immunoperossidasi, per identificare inclusioni intracellulari e cellule multinucleate.
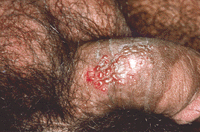
Lesioni erpetiche:vescicole a contenuto sieroso su una cute erimato-edematosa
Terapia dell’Herpes genitale
Nella terapia dell’Herpes genitalis possono essere utilizzati farmaci antivirali specifici, farmaco immunomodulatori e vaccini, farmaci coadiuvanti e farmaci sintomatici per il dolore, nonche’ terapie locali per lenire gli effetti sulla cute.
Farmaci antivirali
La terapia con anti-virali orali puo’ ridurre la durata e la severita’ della manifestazione clinica, nonche’ la frequenza di ricorrenze. I farmaci antivirali agiscono sulla sintesi proteica e sulla replicazione del DNA. Generalmente si comportano da virostatici. Il piu’ usato e’ l’acyclovir, un analogo purinico, che viene fosforilato dalla timidino-chinasi virale, ma non da quella dell’ospite (pochi effetti collaterali) ed e’ incorporato nel DNA virale al posto della desossiguanosina-trifosfato.
Altri farmaci attualmente
utilizzati sono il valaciclovir e il famciclovir. Sostanzialmente, l’approccio farmacologico puo’ essere di due tipi:
1. terapia antivirale episodica,
quando la terapia viene iniziata autonomamente dal paziente alla comparsa dei
sintomi precoci della recidiva;
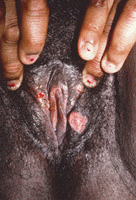
Lesioni erpetiche:vescicole a contenuto sieroso su una cute erimato-edematosa
2. terapia antivirale soppressiva,
con la somministrazione giornaliera di farmaco, al fine di ridurre il rischio di ricorrenza. La terapia soppressiva e’ generalmente indicata nei casi con
severo impatto sulla qualita’ di vita, con ricorrenze frequenti, severe o debilitanti.
• Farmaci immunomodulanti: la timopentina determina un aumento dei linfociti T helper che, incrementando la produzione di Interleuchina, stimolano i linfociti T citotossici, le cellule NK e la produzione di Interferone.
• Vaccini: recentemente si e’ iniziato a utilizzare, nella profilassi delle infezioni recidivanti, un vaccino antierpetico presente in due forme: una costituita da virus dell’Herpes simplex di tipo I (Lupidon HÆ), indicata nell’immunoprofilassi delle infezioni da HSV I, e una costituita da virus dell’Herpes simplex di tipo II (Lupidon GÆ), indicata nell’immunoprofilassi delle infezioni da HSV II. Le due forme sono ottenute coltivando i virus in uova embrionate di pollo e inattivandoli al calore (2 ore a 56°). Tali vaccini stimolano prevalentemente l’immunita’ cellulare specifica attraverso una clonazione di linfociti T helper specifici,
ma stimolano anche, attraverso l’attivazione del complesso delle linfomonochine, una risposta aspecifica del sistema immunitario (attivazione dei macrofagi, dei granulociti, delle cellule NK). In caso di dubbio sul sottogruppo (I o II) o nei pazienti infettati da entrambi i virus, si devono usare tutti e due i vaccini a giorni alterni, oppure mescolandoli nella stessa siringa e inoculandoli lentamente, sempre per via sottocutanea, in due punti diversi, per evitare un eccessivo accumulo di liquido.
•Terapie locali
Il dolore e il bruciore delle lesioni ulcerative viene spesso alleviato dall’uso di anestetici locali, quali la xilocaina al 5%. Alcuni Autori riferiscono che il composto puo’occasionalmente ridurre la replicazione virale. Molto importante e’ proteggere la lesione dal passaggio dell’urina, per cui si possono usare pomate alla
vaselina o altre creme barriera, da limitare solo alla fase acuta, per evitare l’effetto occludente su lesioni essudanti. Nei casi gravi la donna puo’ svuotare la vescica durante la doccia o il bagno. Come gia’ accennato, l’Herpes genitale puo’ essere complicato da infezioni sovrapposte con contaminazione batterica dei tessuti lesi. Tale complicanza aggrava notevolmente il dolore e il bruciore. Analogamente, alcune volte l’Herpes e’ accompagnato dalla Candidiasi. Per quanto sopra esposto, e’ fondamentale non ignorare e quindi diagnosticare tempestivamente eventuali infezioni batteriche e/o micotiche e impostare una appropriata terapia specifica, anche generale. Per ridurre la sensazione di bruciore e per portare a un rapido essiccamento le ulcere, assai utili sono alcune sostanze che, applicate localmente, associano a un effetto astringente e riducente una azione antibatterica e antimicotica. Le sostanze piu’ usate, sia per impacco che per pennellature, sono il permanganato di potassio (1:20000), l’eosina (2%) e il nitrato d’argento
(1:1000). Per aumentare le difese locali nelle infezioni vulvo-vaginali, assai utili possono risultare gli ovuli e le lavande a base di Metisoprinolo. La soluzione ottenuta sciogliendo le bustine in acqua risulta molto utile nell’utilizzo in forma di impacco. Le eventuali neuralgie, cistiti e proctiti associate rispondono molto bene ai FANS; in particolare, l'ibuprofene sembra essere il piu’ utile.
Altre terapie
Terapia Ortomolecolare
Fitoterapia
Terapia Omotossicologica
Questo capitolo e' un riadattamento del capitolo Herpes Virus Simplex, dal nuovissimo Trattato di Patologia Vulvare, opera in cinque tomi, a cura di Anglana, Lippa, Ronca e Pelisse, edito dalla SEE Editrice di Firenze, nella collana Progressi in Ginecologia.
Si ringrazia L'Editore per la concessione, Per sapere di piu' sul trattato: www.see-editrice-firenze.it
dei dott.ri Pietro Lippa,
Vincenzo Milite, Franco Anglana, Serena Ronca, Roberto Senatori, Paolo Inghirami,
Giulio Ferrante
Vincenzo Milite, Franco Anglana, Serena Ronca, Roberto Senatori, Paolo Inghirami,
Giulio Ferrante

Lesioni erpetiche:vescicole a contenuto sieroso su una cute erimato-edematosa
La diffusione di metodiche diagnostiche piu’ sensibili, ha dimostrato che, anche nelle nazioni in via di sviluppo, l’Herpes Simplex Virus (HSV), specie di tipo 2, rappresenta la causa quasi prevalente di ulcere genitali (circa l’80% dei casi). La maggior parte delle infezioni viene contratta tra i 15 e i 40 anni di eta’. Negli ultimianni, gli studi sierologici hanno evidenziato una sensibile crescita della loro diffusione, con una generale discrepanza tra la prevalenza della positivita’
anticorpale e l’incidenza di infezioni cliniche, attuali o riportate in anamnesi. Questo avviene perche’ molte infezioni sono asintomatiche o sotto-diagnosticate: fino al 60% dei casi puo’ non essere riconosciuto.
Diversi fattori entrano in causa nel determinare questo fenomeno:
• le infezioni lievi, specialmente da HSV-1, possono manifestarsi con sintomi attenuati;
• i sintomi sono ancora piu’ scarsi nei soggetti infettati in precedenza dall’HSV-1, in sede orale;
• la localizzazione puo’ a volte essere “nascosta”, come a esempio nella sede peri-anale;

Lesioni erpetiche:vescicole a contenuto sieroso su una cute erimato-edematosa

Lesioni erpetiche:vescicole a contenuto sieroso su una cute erimato-edematosa
• possono osservarsi quadri clinici atipici, come fissurazioni, eritemi localizzati o nevralgia lombare non associata a lesioni.
La storia naturale dell’infezione e’ piuttosto caratteristica. Si contrae attraverso il contatto con mucose orali o genitali infettate e puo’ essere trasmessa anche
in assenza di sintomi (virus shedding).
I virus erpetici, a DNA, posseggono la capacita’ di sopravvivere nell’organismo ospite in due forme:
una attiva, replicativa, nella quale si ha la produzione di nuovi virioni, e una latente, nella quale vengono prodotte solo poche proteine virali e il virus e’
metabolicamente inattivo. L’agente virale, dopo aver dato origine all’infezione primaria, a livello delle mucose orali o genitali, penetra all’interno delle terminazioni nervose sensitive. Da qui viene trasportato, fino all’assone, con andamento retrogrado, e alle cellule dei corrispondenti gangli. Dopo un breve periodo in forma attiva, il virus acquisisce la forma latente e, quindi, non risulta piu’ sensibile all’azione dei farmaci che agiscono sulla sua replicazione. Durante questa fase, l’espressione genica del

Lesioni erpetiche:vescicole a contenuto sieroso su una cute erimato-edematosa
DNA virale e’ bloccata. La sola espressione rilevata nei neuroni sensitivi e’ rappresentata da acidi ribonucleici (RNAs), correlati al virus, denominati
latency-associated transcripts (LATs). Il ruolo di questi trascritti sta proprio nell’effetto di blocco della espressione di geni virali essenziali alla sua
replicazione. In seguito a riattivazione, dalla cellula nervosa, il virus puo’ ripercorrere il medesimo assone, in senso anterogrado, e raggiungere di nuovo le
regioni periferiche, dove da’ origine alle manifestazioni tipiche della infezione secondaria. Se il virus colpisce pazienti con sistema immunitario
compromesso puo’ dar luogo alle forme di herpes cronico e di herpes generalizzato. Un episodio di infezione secondaria (ricorrenza) si verifica praticamente in tutti i soggetti di sesso maschile e nell’85% di quelli di sesso femminile nel corso del primo anno dall’infezione. La media di ricorrenza si colloca tra 5 e 6 episodi per anno.
Infezione primaria
L’infezione genitale primaria si manifesta con una vulvite acuta: caratterizzata da una vera e propria esplosione di vescicole, piu’ o meno riunite a gruppi, accompagnata da edema infiammatorio diffuso, sia delle piccole che delle grandi labbra. Le vescicole si rompono appena formate, lasciando numerose erosioni che si approfondano, diventando piccole ulcere piatte a fondo giallastro di aspetto aftoide, talvolta confluenti. Se le lesioni cutanee si estendono al margine anale (proctite erpetica), alla mucosa vaginale (vaginite erpetica) e al collo dell’utero (cervicite erpetica). Il quadro clinico e’ spesso aggravato da superinfezioni batteriche e micotiche: le ulcere si ricoprono di essudato sieroso, mucoso o addirittura purulento. Analogamente, nel maschio, si presentano vescicole confluenti con tendenza a necrotizzare, che rapidamente si trasformano in ulcerazioni, spesso di natura aftoide. Sovente sono presenti anche uretriti e linfoadenopatie satelliti.
Il dolore che accompagna le manifestazioni cutanee e’ intenso. Spesso le lesioni determinano un forte bruciore, aggravato dalla minzione e si assiste a ritenzione urinaria volontaria o riflessa. Se le ulcere coinvolgono la regione anale, e’ difficile anche la defecazione. A questi dolori perineali, si aggiungono talvolta vere e proprie nevralgie (sciatalgia, cruralgia).
La febbre di norma non e’ molto elevata. Tuttavia, in rari casi, si assiste a episodi acuti febbrili, con temperature molto elevate e reazione meningea, accompagnata da cefalea intensa. Le adenopatie inguinali sono di solito bilaterali e dolorose.
Diagnosi
La diagnosi di infezione erpetica primaria e’ di solito facile, poiche’ nessuna affezione vulvare presenta questo stesso quadro clinico acuto, salvo l’Herpes Zoster, facilmente distinguibile per la monolateralita’ delle lesioni e per lo sviluppo metamerico
Prognosi
La guarigione delle lesioni e del quadro clinico avviene in media nel giro di 1-3 settimane, a seconda dell’intensita’dell’infezione erpetica, dello stato generale della paziente e dell’intensita’ delle soprainfezioni. Se ben trattato, l’Herpes guarisce piu’ rapidamente. La fase di latenza e’ variabile. I pazienti, infatti, sviluppano una infezione secondaria ricorrente o recidivante dopo settimane o mesi dall’infezione primaria. La frequenza delle recidive e’ minore nelle forme da HSV-1.
Infezione secondaria o ricorrente o recidivante
L’infezione secondaria e’ caratterizzata da una vulvite erosiva piu’ localizzata e focale, manifestandosi in genere in seguito a stress, affaticamento, esposizione solare o durante il ciclo mestruale. Particolarmente colpiti sono i pazienti immunodepressi. Le manifestazioni cutanee sono precedute alcune ore prima di essere visibili da una sensazione di prurito e di bruciore nella sede dell’eruzione. Solo raramente le eruzioni sono precedute (1-3 giorni prima) da cefalea, malessere generale, dolori nevralgici delle cosce, all’ano e al perineo. I suddetti sintomi si presentano sempre allo stesso modo nella stessa
paziente. Le lesioni sono caratterizzate da piccole vescicole a grappolo su una zona eritematosa o edematosa, che lasciano il posto a erosioni dai contorni policiclici o ad ulcerazioni di aspetto aftoide. Raramente nelle aree convesse l'herpes appare rappresentato da una crosta a contorni policiclici che riproduce
fedelmente il disegno originale della lesione cutanea. Al suo interno le vescicole conservano ancora la loro individualita’ con aspetto squamo-crostoso. Anche in questi casi e’ presente dolore, anche se meno intenso, e la linfoadenopatia, spesso monolaterale, non e’ sempre dolente. La durata dell’eruzione e’ variabile, in media una settimana, ma sempre piu’ breve della forma primaria.
Forme cliniche dell’infezione secondaria
• Forma aftoide relativamente frequente. Si manifesta con ulcere di forma ovalare a fondo giallastro e bordi eritematosi. In questi casi e’ fondamentale la diagnosi di laboratorio per differenziare tale affezione dalla malattia di Beçhet (comunque molto rara).
• Forma ulcerosa, rara e caratterizzata da ulcere profonde spesso infette. Le indagini di laboratorio sono fondamentali per differenziare questo tipo di lesione dalle aftosi, dalla sifilide e dall’ulcera venerea molle.
• Forma fissurata: si tratta di fissurazioni piu’ o meno raggruppate, spesso dolenti, difficilmente distinguibili da una psoriasi o da un Lichen fissurato
• Forma edematosa: nella forma edematosa propriamente detta, senza presenza di vescicole, la diagnosi e’ assai difficile, per cui e’ buona regola ricorrere agli esami di laboratorio
Herpes cronico
Negli organismi immunodepressi (HIV, trapianti, pazienti in terapia con antiblastici o cortisonici), l’Herpes puo’ dare origine a forme particolari, molto gravi. Le manifestazioni cutanee sono identiche da un punto di vista qualitativo alle forme erpetiche classiche.
Tuttavia, sono assai estese, in forma di larghe placche vescicolo-ulcero-crostose, coinvolgenti il perineo e i glutei. Queste forme,spesso invalidanti, possono precedere una malattia erpetica generalizzata.
Herpes generalizzato
Tale forma e’ clinicamente identica alla varicella e all’Herpes Zoster ed e’ caratterizzata da piccole vescicole disseminate su tutta la cute. Rappresenta una forma molto grave che necessita di intensa terapia antivirale. Sono degne di nota le inter-relazioni esistenti tra infezione da HIV e Herpes Virus. L’infezione genitale erpetica e’ stata implicata come co-fattore nel contagio, trasmissione e progressione della patologia HIV-correlata. Le forme sintomatiche rendono il soggetto piu’ suscettibile al contagio da parte dell’HIV, mentre, nei soggetti HIV-positivi, la frequenza delle recidive e’ molto piu’ alta e la presenza di lesioni
ulcerative da HSV li rende piu’ contagianti.
Contagio
L’Herpes genitale e’
contagioso in tutte le sue localizzazioni cutaneo-mucose. La possibilita’ di contagio e’ minore nei casi di recidive, poiche’ i virus sono poco numerosi
e rimangono presenti per poco tempo nelle lesioni. E’ di fondamentale importanza ricordare che la diffusione del virus puo’ avvenire anche in
assenza di segni o sintomi di infezione, condizione che favorisce il contagio.
Tale fenomeno e’ piu’ frequente nei soggetti di sesso femminile, avviene piu’ spesso nei periodi immediatamente precedenti o successivi alla recidiva
clinica, e riguarda essenzialmente le forme da HSV-2. Puo’ essere dovuto a riattivazione in sedi mucose poco accessibili, quali la portio o l’area perianale, o puo’ derivare da lesioni piccole, asintomatiche, non riconosciute (piccole fissurazioni).
Diagnosi di laboratorio
• Esami colturali: poiche’gli HSV sono molto sensibili al calore, al pH e alla essiccazione, occorrono prelievi assai precoci sulle lesioni; terreni di coltura specifici, trasporti rapidi dei prelievi al laboratorio e sistemi di conservazione sicuri (conservazione in ghiaccio secco a temperatura -70∞C). Le colture sono
positive nel 94% dei casi sulle vescicole, nell’85% dei casi sulle pustole, nel 70% dei casi sulle ulcere e solo nel 27% dei casi sulle croste. Nelle riattivazioni della malattia, otteniamo solamente il 50% dei risultati positivi e cio’ sia per la relativa insensibilita’ della metodica, che per la storia naturale della malattia.
• Citodiagnosi: l’effetto citopatogeno del virus si evidenzia da 1 a 4 giorni dalla comparsa delle lesioni. La citodiagnosi si effettua mediante uno striscio eseguito sul fondo di una vescicola o di una erosione, su un vetrino colorato con il metodo May-Grunwald-Giemsa, che permette di evidenziare le cellule specifiche: cellule giganti multinucleate o con nucleo rigonfio (cellule di Unna). L’effetto citopatogeno e’ reso ancora piu’ evidente da piu’ moderne tecniche di
immunoistochimica che, tramite anticorpi monoclonali, permettono altresi’ la tipizzazione virale. In alcune “colture negative” e’ possibile evidenziare
il virus solo tramite la PCR, che smaschera gli acidi nucleici virali. E’ possibile dimostrare anticorpi specifici nelle secrezioni vaginali, tramite la tecnica Western Blot, valutando le IgG e le IgA verso proteine VP5, che compaiono dopo circa 15 giorni dall’infezione. Si potrebbero evidenziare ancora piu’ precocemente le IgM (che compaiono dopo circa 6 giorni), ma queste scompaiono molto precocemente dalle secrezioni. La comune diagnosi sierologica
ha scarsa rilevanza clinica, sia ricercando gli anticorpi totali, che le IgM specifiche, in quanto non permette la valutazione della forma di infezione
(primaria, reinfezione, persistente, ecc.). I test sierologici tipo-specifici possono essere utili nel management della paziente. Hanno inoltre scarso valore
diagnostico la marcatura con la fluoresceina e la colorazione con la immunoperossidasi, per identificare inclusioni intracellulari e cellule multinucleate.

Lesioni erpetiche:vescicole a contenuto sieroso su una cute erimato-edematosa
Terapia dell’Herpes genitale
Nella terapia dell’Herpes genitalis possono essere utilizzati farmaci antivirali specifici, farmaco immunomodulatori e vaccini, farmaci coadiuvanti e farmaci sintomatici per il dolore, nonche’ terapie locali per lenire gli effetti sulla cute.
Farmaci antivirali
La terapia con anti-virali orali puo’ ridurre la durata e la severita’ della manifestazione clinica, nonche’ la frequenza di ricorrenze. I farmaci antivirali agiscono sulla sintesi proteica e sulla replicazione del DNA. Generalmente si comportano da virostatici. Il piu’ usato e’ l’acyclovir, un analogo purinico, che viene fosforilato dalla timidino-chinasi virale, ma non da quella dell’ospite (pochi effetti collaterali) ed e’ incorporato nel DNA virale al posto della desossiguanosina-trifosfato.
Altri farmaci attualmente
utilizzati sono il valaciclovir e il famciclovir. Sostanzialmente, l’approccio farmacologico puo’ essere di due tipi:
1. terapia antivirale episodica,
quando la terapia viene iniziata autonomamente dal paziente alla comparsa dei
sintomi precoci della recidiva;

Lesioni erpetiche:vescicole a contenuto sieroso su una cute erimato-edematosa
2. terapia antivirale soppressiva,
con la somministrazione giornaliera di farmaco, al fine di ridurre il rischio di ricorrenza. La terapia soppressiva e’ generalmente indicata nei casi con
severo impatto sulla qualita’ di vita, con ricorrenze frequenti, severe o debilitanti.
• Farmaci immunomodulanti: la timopentina determina un aumento dei linfociti T helper che, incrementando la produzione di Interleuchina, stimolano i linfociti T citotossici, le cellule NK e la produzione di Interferone.
• Vaccini: recentemente si e’ iniziato a utilizzare, nella profilassi delle infezioni recidivanti, un vaccino antierpetico presente in due forme: una costituita da virus dell’Herpes simplex di tipo I (Lupidon HÆ), indicata nell’immunoprofilassi delle infezioni da HSV I, e una costituita da virus dell’Herpes simplex di tipo II (Lupidon GÆ), indicata nell’immunoprofilassi delle infezioni da HSV II. Le due forme sono ottenute coltivando i virus in uova embrionate di pollo e inattivandoli al calore (2 ore a 56°). Tali vaccini stimolano prevalentemente l’immunita’ cellulare specifica attraverso una clonazione di linfociti T helper specifici,
ma stimolano anche, attraverso l’attivazione del complesso delle linfomonochine, una risposta aspecifica del sistema immunitario (attivazione dei macrofagi, dei granulociti, delle cellule NK). In caso di dubbio sul sottogruppo (I o II) o nei pazienti infettati da entrambi i virus, si devono usare tutti e due i vaccini a giorni alterni, oppure mescolandoli nella stessa siringa e inoculandoli lentamente, sempre per via sottocutanea, in due punti diversi, per evitare un eccessivo accumulo di liquido.
•Terapie locali
Il dolore e il bruciore delle lesioni ulcerative viene spesso alleviato dall’uso di anestetici locali, quali la xilocaina al 5%. Alcuni Autori riferiscono che il composto puo’occasionalmente ridurre la replicazione virale. Molto importante e’ proteggere la lesione dal passaggio dell’urina, per cui si possono usare pomate alla
vaselina o altre creme barriera, da limitare solo alla fase acuta, per evitare l’effetto occludente su lesioni essudanti. Nei casi gravi la donna puo’ svuotare la vescica durante la doccia o il bagno. Come gia’ accennato, l’Herpes genitale puo’ essere complicato da infezioni sovrapposte con contaminazione batterica dei tessuti lesi. Tale complicanza aggrava notevolmente il dolore e il bruciore. Analogamente, alcune volte l’Herpes e’ accompagnato dalla Candidiasi. Per quanto sopra esposto, e’ fondamentale non ignorare e quindi diagnosticare tempestivamente eventuali infezioni batteriche e/o micotiche e impostare una appropriata terapia specifica, anche generale. Per ridurre la sensazione di bruciore e per portare a un rapido essiccamento le ulcere, assai utili sono alcune sostanze che, applicate localmente, associano a un effetto astringente e riducente una azione antibatterica e antimicotica. Le sostanze piu’ usate, sia per impacco che per pennellature, sono il permanganato di potassio (1:20000), l’eosina (2%) e il nitrato d’argento
(1:1000). Per aumentare le difese locali nelle infezioni vulvo-vaginali, assai utili possono risultare gli ovuli e le lavande a base di Metisoprinolo. La soluzione ottenuta sciogliendo le bustine in acqua risulta molto utile nell’utilizzo in forma di impacco. Le eventuali neuralgie, cistiti e proctiti associate rispondono molto bene ai FANS; in particolare, l'ibuprofene sembra essere il piu’ utile.
Altre terapie
Terapia Ortomolecolare
Fitoterapia
Terapia Omotossicologica
Questo capitolo e' un riadattamento del capitolo Herpes Virus Simplex, dal nuovissimo Trattato di Patologia Vulvare, opera in cinque tomi, a cura di Anglana, Lippa, Ronca e Pelisse, edito dalla SEE Editrice di Firenze, nella collana Progressi in Ginecologia.
Si ringrazia L'Editore per la concessione, Per sapere di piu' sul trattato: www.see-editrice-firenze.it
- Condividi le discussioni di Vulvodinia.info sui social network per diffondere informazioni preziose e la nostra voce! Funzioni "condividere" e "più" • VULVODINIA.INFO
- "Tu hai le pigne in testa.. sei un pinolo!" - qualità dei pinoli ❖ Vulvodinia.info Vulvodinia.info
- Info line Vulvodinia ☎ 06.92 91 97 52 Associazione VulvodiniaPuntoInfo ONLUS • VULVODINIA.INFO
- Ipotesi da vagliare per il Forum Vulvodinia.info • VULVODINIA.INFO
- Il mio Report "La Vulvodinia" inserito nel sito AIV - Associazione Italiana Vulvodinia Onlus ❖ Vulvodinia.info
Permessi in questa sezione del forum:
Non puoi rispondere agli argomenti in questo forum.




